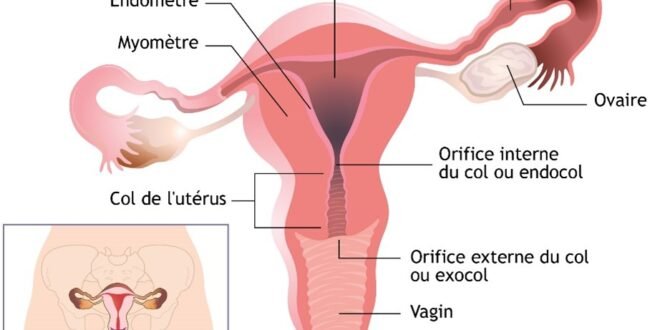
Organe central de la reproduction féminine, l’utérus est une structure musculaire complexe, mais aussi le siège de diverses affections. Qu’elles soient bénignes ou plus sévères, ces pathologies impactent non seulement la fertilité, mais aussi la qualité de vie quotidienne. Voici un tour d’horizon médical des principales maladies utérines.
1. Les Fibromes Utérins (Myomes)
Ce sont les tumeurs non cancéreuses les plus fréquentes chez la femme en âge de procréer. Bien que bénins, ils peuvent causer des douleurs importantes.
Causes : L’origine exacte reste floue, mais les facteurs génétiques et hormonaux (oestrogènes et progestérone) jouent un rôle majeur.
Symptômes : Règles très abondantes, douleurs pelviennes, envie fréquente d’uriner.
Traitements : * Médicamenteux : Hormonothérapie pour réduire la taille des fibromes.
Chirurgicaux : Myomectomie (retrait du fibrome) ou hystérectomie (retrait de l’utérus) dans les cas graves.
Radiologie : Embolisation des artères utérines pour « affamer » le fibrome.
Uterine fibroids close-up view on dark blue
Uterine fibroids close-up view on dark blue
2. L’Endométriose et l’Adénomyose
Souvent qualifiée de « maladie de l’ombre », l’endométriose se caractérise par la présence de tissu utérin (endomètre) en dehors de l’utérus. L’adénomyose est sa variante interne, où le tissu s’infiltre dans le muscle utérin (myomètre).
Causes : Plusieurs théories existent, notamment le reflux menstruel (le sang remonte par les trompes) ou des prédispositions génétiques.
Symptômes : Douleurs chroniques invalidantes pendant les règles ou les rapports sexuels, fatigue intense, infertilité.
Traitements : * Gestion de la douleur par anti-inflammatoires.
Traitement hormonal pour stopper les règles (ménopause artificielle temporaire).
Chirurgie laparoscopique pour retirer les lésions.
3. Les Polypes Utérins
Il s’agit de petites excroissances de la muqueuse (endomètre) qui tapisse l’intérieur de l’utérus.
Causes : Principalement liées à un déséquilibre hormonal, particulièrement un excès d’oestrogènes.
Symptômes : Saignements entre les règles (spottings) ou après la ménopause.
Traitements : Une hystéroscopie (intervention légère par les voies naturelles) permet de les retirer facilement pour éviter qu’ils ne gênent une grossesse ou n’évoluent négativement.
4. Le Cancer de l’Utérus
Il faut distinguer deux types principaux : le cancer du col de l’utérus et le cancer de l’endomètre (corps de l’utérus).
Causes : * Col : Presque exclusivement dû à une infection persistante par le Virus du Papillome Humain (HPV).
Endomètre : Souvent lié à l’obésité, au diabète ou à une exposition prolongée aux oestrogènes sans progestérone.
Prévention & Traitement : * Prévention : Vaccination HPV et frottis régulier.
Traitement : Chirurgie, radiothérapie, chimiothérapie ou curiethérapie selon le stade.
5. Le Prolapsus Utérin (Descente d’organes)
L’utérus glisse vers le bas ou sort du canal vaginal en raison d’un affaiblissement des tissus de soutien.
Causes : Accouchements multiples, ménopause (baisse d’oestrogènes), port de charges lourdes ou toux chronique.
Traitements : * Rééducation du périnée.
Pose d’un pessaire (dispositif de soutien).
Chirurgie de suspension.
L’accouchement est un processus physiologique intense qui peut fragiliser l’utérus et l’organisme. La période qui suit, appelée le post-partum (ou suites de couches), nécessite une surveillance particulière pour identifier des pathologies spécifiques qui, bien que traitables, demandent une prise en charge rapide.
Voici les principales complications et maladies utérines ou systémiques après l’accouchement :
1. L’Endométrite (Infection de l’utérus)
C’est l’infection de la muqueuse utérine (l’endomètre). Elle survient généralement dans les jours suivant l’accouchement, particulièrement après une césarienne ou une rupture prolongée de la poche des eaux.
Causes : Des bactéries montent du vagin vers l’utérus lors du travail ou après la délivrance.
Symptômes : Fièvre, douleurs dans le bas de l’abdomen et, signe caractéristique, des lochies (pertes de sang) malodorantes.
Traitement : Antibiothérapie par voie intraveineuse ou orale selon l’intensité.
2. L’Hémorragie du Post-Partum (HPP)
Elle peut survenir immédiatement ou de façon « tardive » (jusqu’à 6 semaines après).
Causes : * L’atonie utérine : L’utérus ne se contracte pas assez pour « fermer » les vaisseaux sanguins après le départ du placenta.
Rétention placentaire : Un petit morceau de placenta est resté coincé à l’intérieur, empêchant l’utérus de se rétracter.
Symptômes : Saignements très abondants (plusieurs serviettes hygiéniques par heure), vertiges, pâleur.
Traitement : Administration d’oxytocine (pour contracter l’utérus), révision utérine manuelle par un médecin, ou parfois une intervention chirurgicale.
3. Les Complications Thromboemboliques
Le risque de phlébite (caillot dans une veine) ou d’embolie pulmonaire est multiplié durant les semaines suivant l’accouchement.
Causes : L’hypercoagulabilité du sang après la naissance et l’alitement (immobilité).
Symptômes : Jambe lourde, rouge, chaude ou douloureuse (mollet). En cas d’essoufflement soudain, il s’agit d’une urgence (risque d’embolie).
Prévention/Traitement : Lever précoce après l’accouchement, bas de contention, et parfois anticoagulants.
4. La Prééclampsie du Post-Partum
On pense souvent qu’elle s’arrête avec la naissance, mais elle peut se déclarer jusqu’à 6 semaines après.
Symptômes : Hypertension artérielle sévère, maux de tête violents, troubles de la vue (« mouches » devant les yeux), bourdonnements d’oreilles.
Risque : Éclampsie (convulsions) ou AVC.
Traitement : Antihypertenseurs et surveillance neurologique étroite.
5. La Thyroïdite du Post-Partum
Une inflammation de la thyroïde qui touche environ 5 à 10 % des femmes dans l’année suivant l’accouchement.
Symptômes : Phase d’hyperthyroïdie (nervosité, palpitations) suivie souvent d’une hypothyroïdie (grande fatigue, frilosité, constipation). Elle est souvent confondue avec la fatigue maternelle classique.
Traitement : Surveillance hormonale ; elle rentre généralement dans l’ordre spontanément, mais nécessite parfois un traitement temporaire.
La plupart de ces pathologies peuvent être traitées efficacement si elles sont détectées tôt. Un examen gynécologique annuel reste la meilleure arme pour préserver sa santé utérine. Face à des saignements anormaux ou des douleurs persistantes, une consultation rapide est impérative.
La visite post-natale (généralement 6 à 8 semaines après l’accouchement) est cruciale. Elle permet de vérifier la bonne cicatrisation de l’utérus, de discuter de la contraception et d’évaluer l’état psychologique de la mère. N’attendez jamais ce rendez-vous si vous présentez l’un des signes d’alerte mentionnés ci-dessus.
® Santé net
 Echojounal echojounal.net
Echojounal echojounal.net